นายแพทย์ปิยะศักดิ์ ทหราวานิช แพทย์ทางด้านศัลยกรรมผู้เชี่ยวชาญทางด้านศัลยกรรมเต้านมและเสริมสร้างเนื้อเต้านม โรงพยาบาลนวเวช กล่าวว่า โรคมะเร็งถือเป็นภัยเงียบที่น่ากลัวที่สุดที่ไม่มีใครอยากพบเจอ โดยเฉพาะ “มะเร็งเต้านม” ซึ่งเป็นมะเร็งที่มีอัตราการเป็นสูงสุดในเพศหญิง โดยอัตราการเกิดโรคในปัจจุบันพบว่า ผู้หญิงทุกๆ 8-10 คน จะมี 1 คนที่เป็นมะเร็งเต้านม อย่างไรก็ตาม ในเพศชายก็มีโอกาสที่จะเกิดมะเร็งเต้านมได้เช่นกัน เพียงแต่มีอัตราการเป็นที่น้อยกว่ามาก จากสถิติที่พบใน 100 คน จะมีชายที่เป็นโรคมะเร็งเต้านม 1 คน มะเร็งเต้านมมีสาเหตุของการเกิดโรคด้วยปัจจัยหลายสาเหตุ หนึ่งในสาเหตุที่ทุกคนรู้กันดีคือเกิดจากพันธุกรรม โดยในครอบครัวที่มีหญิงป่วยเป็นมะเร็งตั้งแต่ 2 คนขึ้นไป จะมีความเสี่ยงการเกิดโรคมากขึ้น แต่ปัจจุบันพบวา สาเหตุที่เกิดจากพันธุกรรม มีเพียง 20% ของผู้ป่วยมะเร็งเต้านม ขณะที่อีก 80% เป็นสาเหตุที่เกิดขึ้นจากตนเอง
มะเร็งเต้านม Breast Cancer
เมื่อพูดถึงมะเร็งเต้านม ภาพที่ทุกคนคิดคือการต้องสูญเสียเต้านม แต่ความจริงไม่จำเป็นที่จะผู้เป็นมะเร็งเต้านมจะต้องสูญเสียเต้านมเสมอไป วิวัฒนาการในการรักษาในวันนี้ สามารถรักษาโดยการที่ยังเก็บเอกลักษณ์ของความเป็นผู้หญิง ให้ผู้หญิงที่เคยป่วยเป็นมะเร็งเต้านม ยังสามารถรักษาเต้านมที่สวยงามเอาไว้ต่อไปได้ สำหรับกลุ่มอาการที่ควรจะมาพบแพทย์โดยด่วน คือกลุ่มที่เมื่อคลำเจอก้อนที่บริเวณเต้านม หรือมีแผลผื่นบริเวณลานหัวนมที่ไม่หาย มีเลือดออกจากหัวนม หรือมีน้ำผิดปกติออกจากบริเวณหัวนม บวมขึ้น บิดเบี้ยว วงแดง มีอาการเจ็บที่ผิดปกติแบบไม่เคยเจ็บมาก่อน ลักษณะเหล่านี้จำเป็นที่จะต้องมาพบแพทย์โดยเร่งด่วน อย่างไรก็ดี การที่จะได้ผลการรักษาที่ดีที่สุด ไม่ควรรอให้เกิดอาการ ควรทำการตรวจคัดกรองตามโปรแกรมการตรวจที่เหมาะสม หากพบว่าเป็นมะเร็งตั้งแต่เนิ่นๆ จะทำให้การรักษามีประสิทธิภาพมากขึ้น โดยทั่วไปการคัดกรองมะเร็งเต้านม จะเริ่มตั้งแต่อายุ 20 ขึ้นไป อยากให้ผู้หญิงทุกคนมาตรวจคัดกรองกับแพทย์ด้วยการตรวจร่างกาย ทำอัลตราซาวด์เต้านมทุกๆ 3 ปี เมื่ออายุ 35-40 ปี แนะนำให้ทำแมมโมแกรม และอัตราซาวด์ สม่ำเสมอเป็นประจำทุกปี
การรักษามะเร็งเต้านมปัจจุบันมีการพัฒนาไปอย่างมาก ผู้เป็นมะเร็งเต้านมไม่จำเป็นจะต้องสูญเสียเต้านมเสมอไป รูปแบบโดยทั่วๆไปของการรักษามะเร็งเต้านม ประกอบไปด้วย
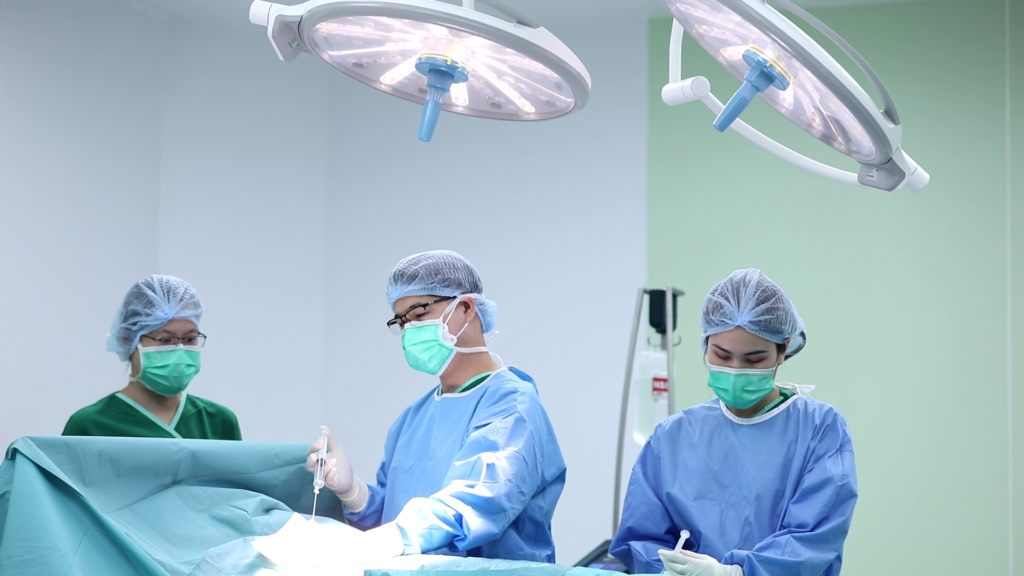
รูปแบบแรก เป็นการผ่าตัดแบบ Mastectomy หรือการตัดเต้านมทั้งเต้า เพื่อหยุดยั้งการแพร่ของมะเร็ง เป็นรูปแบบการรักษาที่คนไข้หญิงทุกคนมีความกังวล แต่ปัจจุบัน มีรูปแบบที่เราสามารถพัฒนาการผ่าตัดรักษาให้เทียบเท่าได้ โดยไม่ต้องเสียเต้านม เรียกว่า Nipple Sparing Mastectomy With Immediate Reconstruction เป็นการผ่าตัดที่จะเก็บตั้งแต่หัวนม ลานหัวนม และผิวหนังของเนื้อเต้านมไว้ให้มากที่สุดเท่าที่จะทำได้ โดยการคว้านเนื้อเต้านมที่อยู่ด้านในออกทั้งหมด และทำการเสริมสร้างเนื้อเต้านมใหม่โดยทันทีในระหว่างทำการผ่าตัด ทำให้หลังการรักษาก็ยังมีเต้านมที่สวยงามเหมือนเดิม รูปแบบสุดท้าย เป็นการผ่าตัดแบบสงวนเต้า หรือ Breast Conserving Surgery (BCS) เป็นการผ่าตัดโดยการคว้านก้อนมะเร็งเต้านมออกอย่างกว้าง โดยจะเก็บเนื้อเต้านมส่วนใหญ่ของคนไข้เอาไว้ หลักการคือ เนื้อเต้านมส่วนใหญ่ที่เก็บไว้จะต้องยังคงรูปให้เต้านมสวยงามในระดับหนึ่งได้ จึงจะเลือกการผ่าตัดด้วยวิธีนี้
สำหรับการเสริมเต้านม ความเสี่ยงของการเสริมเต้านมขึ้นอยู่กับชนิดของซิลิโคน โดยซิลิโคนที่มีคุณภาพไม่ดี หรือคุณภาพต่ำ จะมีความเสี่ยงต่อการรั่วซึมได้ค่อนข้างสูง ซึ่งเมื่อเกิดการรั่วซึมก็จะนำไปสู่การเกิดเป็นมะเร็งได้ แม้ปัจจุบัน ซิลิโคนจะมีการพัฒนาให้ดีขึ้น แต่กลับพบว่าตัวซิลิโคนเองสามารถกระตุ้นให้เกิดมะเร็งที่เรียกว่า lymphoma ได้ ดังนั้น คนไข้ทุกคนที่ทำการเสริมเต้านมมา ก็ควรทำการตรวจคัดกรองเต้านมอย่างสม่ำเสมอด้วยแมมโมแกรมและอัลตราซาวด์จากแพทย์ผู้เชี่ยวชาญเฉพาะทางเป็นประจำทุกปี
สุดท้ายนี้ แม้มะเร็งเต้านมจะเป็นโรคที่ทำให้เกิดการสูญเสียชีวิตในผู้ป่วยหญิงมากที่สุด และทำให้บางครั้งจำเป็นต้องรักษาด้วยการผ่าตัดเต้านมออกทั้งเต้า เป็นการรักษาที่ผู้หญิงทุกคนกังวล แต่เราสามารถหลีกเลี่ยงการรักษาได้ ด้วยการตรวจคัดกรองเต้านมตามระยะ ทุกๆ 1 ปี ควรทำแมมโมแกรม และอัลตราซาวน์กับแพทย์ผู้เชี่ยวชาญ เราก็จะสามารถหลีกเลี่ยงการเป็นมะเร็ง หรือหลีกเลี่ยงการรักษามะเร็งเต้านมด้วยการตัดเต้านมทั้งเต้าออกไปได้
การรักษามะเร็งในยุคปัจจุบัน Innovation Cancer Treatment
โดย นายแพทย์วิกรม เจนเนติสิน อายุรแพทย์และเคมีบำบัด โรงพยาบาลนวเวช
โรคมะเร็ง เป็นโรคที่มีความรุนแรงและมีความซับซ้อน แนวทางการรักษาแบบดั้งเดิม ไม่ว่าจะเป็นการใช้ยาเคมีบำบัด รังสีรักษา ก็จะมีผลข้างเคียงทีทำให้คนไข้ค่อนข้างจะมีความวิตกกังวล แม้ปัจจุบันจะมีวิธีการรักษาที่จะช่วยลดอาการข้างเคียงได้ แต่การรักษาที่ไม่จำเพาะก็ทำให้ผลการรักษาไม่มีประสิทธิภาพมากนัก ไม่ตรงกับการเกิดโรคจริง หลักการสำคัญก็คือ เราจะต้องไปตรวจคำว่า กลไกการเกิดโรคมะเร็งของคนไข้แต่ละคน เกิดจากกลไกอะไร วิธีการก็คือ เราเอาเซลล์มะเร็งของคนไข้ มาตรวจดูว่าในเซลล์มะเร็งของเขามีอะไรที่ผิดปกติ หรือมีการกลายพันธุ์ที่แตกต่างไปจากเซลล์ปกติของเขาหรือไม่ ซึ่งเซลล์เหล่านี้จะทำให้เซลล์ปกติกลายเป็นเซลล์มะเร็ง และหากกลไกนั้นมีการรักษาที่ตรงจุด เช่น พบว่ากลไกของเซลล์มะเร็งคนไข้ สามารถให้ยาไปยับยั้งกลไกนั้นได้ เราก็จะเลือกการรักษาที่ตรงกับกลไกของคนไข้คนนั้น ด้วยการรักษาของ Precision medicine เราจะสามารถเลือกการรักษาที่มีประสิทธิภาพใก้กับคนไข้คนนั้นได้อย่างเหมาะสมมากที่สุด
เริ่มต้นเราก็จะอาศัยข้อมูลของรหัสพันธุกรรมของเซลล์มะเร็งของคนไข้ โดยการนำมาจากชิ้นเนื้อมะเร็งของคนไข้ วิเคราะห์ผ่านเครื่องมือ วิเคราะห์ยีนส์เพื่อที่จะได้ข้อมูลการกลายพันธุ์ของยีนส์ การแสดงออกที่ผิดปกติของยีนส์ หรือโปรตีนบนผิวเซลล์แบบละเอียด นำข้อมูลนี้ไปเทียบกับฐานข้อมูลกลาง หรือ Big Data ก็จะพบว่าคนไข้คนนี้มีความผิดปกติแบบใดตาม Big Data และควรต้องทำการรักษาแบบไหนให้ตรงกับข้อมูล เราก็จะนำมาวิเคราะห์ร่วมกับสุขภาพร่างกายที่เป็นพื้นฐานของคนไข้ มีโรคประจำตัวใดบ้าง หรือมีข้อกำหนดใดบ้าง นำข้อมูลทางวิทยาศาสตร์มาเทียบกับข้อมูลของคนไข้ แล้วดีไซน์การรักษาที่ตรงกับคนไข้คนนั้นๆ เมื่อเราได้ข้อมูลตรงนี้มา เราเชื่อว่าด้วยข้อมูลที่มีคือกลไกการเกิดโรคที่แท้จริงของคนไข้คนนั้นๆ ก็จะช่วยให้คนไข้รับการรักษาที่จำเพาะและตรงกับโรค เพิ่มประสิทธิภาพในการรักษา รวมถึงการลดผลข้างเคียงของการรักษาที่ไม่จำเป็น
ตัวอย่างเช่น มะเร็งปอดระยะลุกลาม ในอดีตเราใช้ยาเคมีบําบัดแบบทั่วไป สามารถยืดระยะคนไข้จาก 6 เดือน เป็นประมาณ 12 เดือน แต่ปัจจุบันเมื่อเรามีข้อมูลมากขึ้น เราสามารถนำเนื้อมะเร็งปอดของคนไข้มาวิเคราะห์ว่า มะเร็งปอดเกิดจากกลไกใด มีการกลายพันธุ์ของยีนส์ มีการแสดงออกอะไรที่ผิดปกติ และเราจะเลือกใช้ยาที่ตรงกับกลไกการเกิดโรคของคนไข้คนนั้น ทำให้ปัจจุบัน เราสามารถยืดอายุคนไข้มะเร็งปอดระยะลุกลามได้อย่างน้อย 3-5 ปี
เราเชื่อว่าข้อมูลตรงนี้มันจะเกิดประโยชน์กับคนไข้แต่ละคนในอนาคต ถ้าเรามีข้อมูลกลไกของการเกิดโรคของแต่ละมะเร็ษงมากขึ้นเรื่อยๆ ก็จะสามารถนำข้อมูลเหล่านี้ไปรวมกับข้อมูลจากทั่วโลก เพื่อนำมาดีไซน์การรักษาใหม่ๆ คิดค้นยาใหม่ๆ ที่ตรงกับกลไกการเกิดโรคได้มากขึ้น แต่เดิมแนวทางการรักษานี้ จะใช้เฉพาะกับมะเร็งระยะลุกลาม หรือมะเร็งที่ไม่มีแนวทางการรักษาที่ชัดเจน แต่ปัจจุบัน เริ่มมีการนำมาใช้กับมะเร็งระยะเริ่มต้นมากขึ้น โดยเฉพาะมะเร็งที่พบบ่อย เช่น มะเร็งเต้านม มะเร็งลำไส้ และมะเร็งปอด
ทั้งหมดนี้ ก็เพื่อช่วยให้คนไข้สามารถรักษาได้อย่างตรงจุดตรงกับกลไกการเกิดโรค ทำให้เขาไม่เสียโอกาสในการรักษา รวมถึงไม่ต้องรับผลข้างเคียงจากการรักษาที่ไม่จำเป็น แม้มะเร็งจะเป็นโรคที่มีความซับซ้อน แต่ปัจจุบันเราสามารถใช้เทคโนโลยีมาช่วยวิเคราะห์เพื่อที่จะสามารถดีไซน์การรักษาที่ตรงกับคนไข้ได้
หมออยากให้กำลังใจคนไข้ทุกคนที่ป่วยเป็นโรคมะเร็ง มีกำลังใจในการต่อสู้กับโรคนะครับ แล้วอย่าเพิ่งท้อ เพราะปัจจุบันเรามีหลายวิธีที่เราสามารถช่วยให้คนไข้ใช้ชีวิตได้อย่างมีคุณภาพชีวิตที่ดี ได้รับผลการรักษาที่ดี มีอายุยืนยาวขึ้น เพราะปัจจุบันเรามีทุกวิธีที่เราสามารถช่วยให้คนไข้อยู่กับโลกได้อย่างมีคุณภาพชีวิตที่ดี มีผลการรักษาที่ดี มีผลข้างเคียงการรักษาที่น้อยลง และมีอายุที่ยืนยาวขึ้น
ข้อดีของการตรวจเเมมโมแกรม 3 มิติ
โดย แพทย์หญิงชุติมา วัชรกุล หมอรังสีเฉพาะทางตรวจเต้านม โรงพยาบาลนวเวช
คนไข้ส่วนใหญ่จะมีความกังวลในการเข้ามาตรวจแมมโมแกรม การตรวจแมมโมแกรมไม่ได้เจ็บปวดอะไร แต่สิ่งที่น่ากลัวมากกว่า คือคนไข้ที่ไม่ได้รับการตรวจแมมโมแกรม และพลาดการรักษาไปจนถึงระยะลุกลาม แมมโมแกรม 3 มิติ ถูกพัฒนาให้มีความละเอียดแม่นยำที่มากขึ้น เห็นรอยโรคที่ละเอียดเล็กลง สามารถระบุตำแหน่งได้ชัดเจนยิ่งขึ้น เพราะบางรอยโรคจะสร้างความสับสนให้กับหมอรังสี แต่แมมโมแกรม 3 มิติ จะทำให้ภาพชัดเจนขึ้น วินิจฉัยได้แม่นยำกว่าการกดบีบเต้านมที่ทำให้คนไข้เจ็บปวด นอกจากนี้ยังมีการลดปริมาณรังสีให้อยู่ในระดับที่ไม่เป็นอันตราย เมื่อเราเห็นภาพชัดเจนก็ทำให้การเรียกคนไข้มาตรวจซ้ำลดลง และยังวินิจฉัยได้แม่นยำขึ้น
ในการตรวจแมมโมแกรมทุกครั้ง จะมีการตรวจอัลตราซาวด์ร่วมด้วย เนื่องจากว่าเมมโมแกรม มีข้อดีในการตรวจหินปูนแล้วก็รอยขนาดเล็ก แต่ในขณะที่อัลตราซาวด์จะตรวจถุงน้ำ เนื้อเยื่อต่างๆ แล้วก็กล้ามเนื้อได้ดีกว่า ดังนั้นเราจึงร่วมกันตรวจทั้งสองอย่างเสมอ เพื่อที่จะสามารถหามะเร็งได้จากการตรวจที่ได้รายละเอียดมากขึ้น
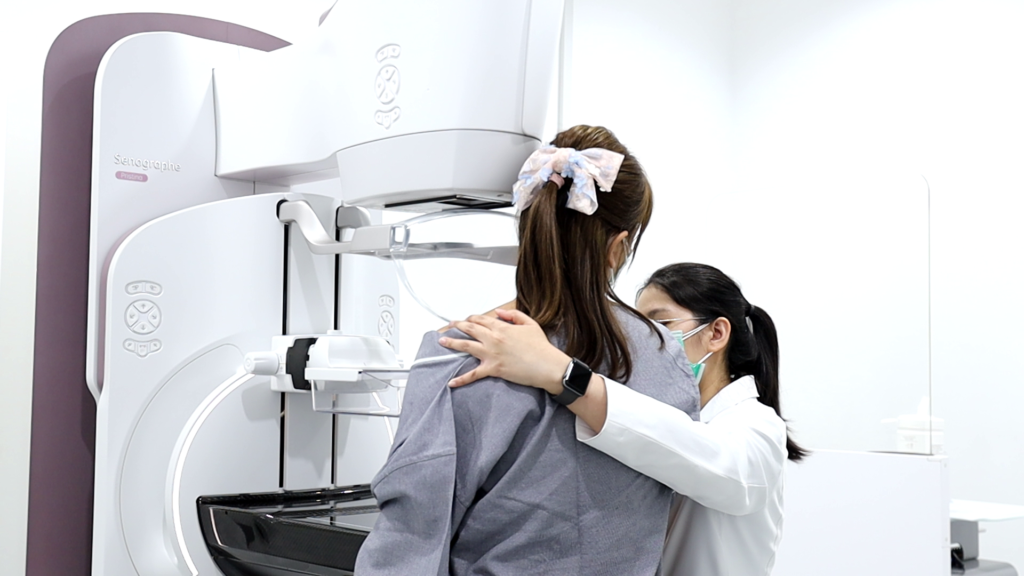
ดิจิทัลแมมโมแกรมเต้านมแบบ 3 มิติ (3D Mammogram with Tomosynthesis)
เป็นเครื่องถ่ายภาพเอกซเรย์เต้านมที่ออกแบบพิเศษ สามารถถ่ายภาพเอกซเรย์เต้านมได้ทั้ง 2 มิติและ 3 มิติ พร้อมกันได้ในครั้งเดียว โดยใช้เวลาต่อการถ่าย 1 ภาพ ประมาณ 10 วินาที ตรวจรายละเอียดภายในเนื้อเต้านมได้ทั้งหมด ให้ผลการตรวจวินิจฉัยที่ละเอียด ทำให้ตรวจพบมะเร็งเต้านมได้แม่นยำมากยิ่งขึ้น เพราะสามารถแยกชนิดของก้อนเนื้อระหว่าง ก้อนเนื้องอกธรรมดาและก้อนเนื้อที่เป็นมะเร้งเต้านมได้อย่างชัดเจน รังสีแพทย์สามารถดูภาพในแต่ละมิติหรือแต่ละ slide จากภาพ Reconstruction เพื่อดูขอบเขตและรูปร่างของก้อนเนื้อที่สงสัย สามารถแยกแยะความแตกต่างของไขมันและเนื้อเยื่ออื่นๆ รวมทั้งท่อและต่อมต่างๆ ในเต้านม เพื่อค้นหาการจับตัวของแคลเซียมที่มีขนาดเล็กมากๆ ที่คาดว่าจะผิดปกติอาจกลายเป็นมะเร็งในอนาคต ทำให้สามารถตรวจพบมะเร็งเต้านมได้ตั้งแต่ระยะเริ่มแรก จึงมีโอกาสรักษาหายขาดได้สูงมาก
เครื่องเอกซเรย์เต้านมแบบ 3 มิติ เป็นเครื่องที่สร้างภาพเต้านมจากการตรวจเต้านมในหลายมุม และนำภาพเหล่านั้นมารวบรวมขึ้นเป็นภาพเนื้อเยื่อเต้านมในรูปแบบ 3-D ไม่ต้องกดคนเต้านมคนไข้มากเหมือนการถ่ายเอกซเรย์เต้านมแบบเดิมเนื่องจากเป็นการถ่ายภาพในมุม +/- 15 องศา แล้วนำภาพมาประมวลผลเป็น 3 มิติ ทำให้ไม่จำเป็นต้องใช้แรงในการกดเต้านมคนไข้มาก ลดความเจ็บปวดให้คนไข้ อีกทั้งรังสีแพทย์ยังสามารถอ่านผลได้สะดวก ชัดเจนและแม่นยำขึ้น ลดอัตราการเรียกคนไข้กลับมาตรวจซ้ำ (Reduce Recall Rate) และช่วยเพิ่มประสิทธิภาพในการคัดกรองคนไข้ในการเจาะตัดชิ้นเนื้อเต้านม (Breast Biopsy) อีกด้วย
สำหรับสุภาพสตรีที่มีอายุ 35 ปีขึ้นไป ควรเข้ารับการตรวจเป็นประจำทุกปีหรือตามคำแนะนำของแพทย์ผู้เชี่ยวชาญ













